הופעת גידולים בצבע בשר בצורת חרוט באזור איברי המין מהווה סיבה לדאגה, המוצדקת לחלוטין, שכן בריאות אזור איברי המין היא נקודה חשובה לרווחתו הגופנית והמוסרית הכללית של האדם.
גידולי יבלות אלו גורמים לאי נוחות, מפריעים לחיי מין תקינים, ויכולים גם לגרום לבעיות בריאותיות חמורות יותר. אם שלמות הקונדילומות נפגעת, עלול להתרחש זיהום ומעבר להיווצרות ממאיר. לכן, הרצון להיפטר מגילויים כאלה הוא מובן ודי טבעי.
סיבות למראה החיצוני
הגורם ליבלות הפפילומה הוא נגיף הפפילומה האנושי. נגיף זה מכיל סט DNA מסוים שמשתלב בהצלחה בתאי גוף האדם וגורם להם לשנות את מחזור ההתפתחות, הצורה והמבנה שלהם.

על פי הסיווג הבינלאומי של מחלות ICD-10, נגיף הפפילומה האנושי מקודד B97. 7. יבלות אנוניטליות בעלות אופי מין מוקצים בקוד A63. 0.
ישנם זנים רבים ושונים של הנגיף הזה, שכל אחד מהם גורם לפפילומות יבלות ספציפיות. סוג הנגיף קובע את מהלך התהליך הפתולוגי, הסימפטומים, מיקום הביטוי וחומרת הסיבוכים.
הזנים מתחלקים לשני סוגים עיקריים:
- עורי, עם מראה דומיננטי על שכבת העור;
- ממברנות ריריות, המופיעות על האפיתל הרירי של איברי המין, חלל הפה וכו'.
בנוסף, סוגי וירוס הפפילומה שונים בהתאם לסיכון להתנוונות לתהליך אונקוגני לאונקוגני, אונקוגני בינוני ולא-אונקוגני.
לרוב, מספר זנים שונים נמצאים בגוף של אדם נגוע בו זמנית.
דרכי זיהום וגורמי סיכון
ישנן מספר דרכים לכניסת הפתוגן לגוף:
- שידור "אנכי".. זה השם שניתן להעברת גורם זיהומי מאם לילד במהלך ההריון. נכון להיום לא ידוע אם זיהום מתרחש בתקופה שלפני הלידה או ישירות במהלך הלידה, אך לא רצוי לבצע ניתוח קיסרי באם עם וירוס הפפילומה. ניתוח קיסרי נבחר רק במקרה של פפילומות מדממות בתוך תעלת הלידה.
- דרך מינית.הגורם הזיהומי יכול לחדור לגוף במהלך מין נרתיקי, אוראלי או אנאלי. הפתוגן מועבר גם דרך הרוק בזמן נשיקות. שימוש בקונדום במהלך קיום יחסי מין אינו מבטיח הגנה מפני הנגיף, אך הוא מפחית את הסיכוי להעברתו.
- דרך ביתית.מנגנון זה של העברת מחלה הוא נדיר למדי. זיהום יכול להתרחש באמצעות מגע עם חפציו האישיים של המטופל. מכיוון שהנגיף כלול ברוק ובשתן, אפשר להידבק באמצעות כלים של מישהו אחר, מגבות משותפות, חפצי היגיינה אישית, משפת האסלה או בבית מרחץ.
אופן ההדבקה נקבע בעיקר על פי גיל האדם: אצל תינוקות, ברמת ודאות גבוהה, ניתן לקבוע שההדבקה הגיעה מהאם, ולילדים גדולים יותר, באמצעות מגע ומגע בית. מגיל 17, ברוב המקרים, מתרחשת העברה מינית.
על פי הסטטיסטיקה, נגיף הפפילומה האנושי קיים בגופם של יותר ממחצית מהאוכלוסייה הבוגרת מבחינה מינית, אך ברוב המקרים הוא אינו מתבטא בשום צורה והוא קיים בצורה של נשיאה.
שיא המחלה מתרחש בגילאים צעירים מ-17 עד 25 שנים. זה נובע מפעילות מינית מרבית ורגישות גבוהה של האפיתל על איברי מערכת גניטורינארית.
גורמים נטיים המגבירים את הסבירות למחלה הם:
- התחלה מוקדמת של פעילות מינית;
- שינוי תכוף של בני זוג מיניים;
- גיל עד 25 שנים;
- מגע מיני עם אנשים שלקו בעבר בנגיף הפפילומה האנושי או מחלות מין אחרות;
- הֵרָיוֹן;
- חוסר איזון של פלורה תוך נרתיקית;
- כל מחלה כרונית;
- אנדומטריוזיס;
- טיפול בתרופות ציטוסטטיות או גלוקוקורטיקוסטרואידים;
- עודף משקל;
- הפרעה בבלוטת התריס והפרעה בייצור האינסולין;
- hypovitaminosis.
מתח תכוף ואי עמידה בעקרונות ההיגיינה האישית מגדילים מאוד את הסיכוי של אדם שאחרי הכניסה לגוף הזיהום יכנס לשלב הפעיל.
לאחר ההחדרה, הנגיף מתפשט בכל הגוף דרך זרם הדם, נצמד לתאים, חודר למבנה שלהם ומשלב את ה-DNA שלו ב-DNA של התא. התאים המושפעים מתחילים לגדול ולהתחלק באופן פעיל, שבגללם מופיעות קונדילומות.
דרכי פיתוח
לאחר הכניסה לגוף האדם, הנגיף אינו גורם לתסמינים כלשהם למשך פרק זמן מסוים.
מהלך המחלה מתרחש על פי האלגוריתם הבא:
- תקופה נסתרת. בשלב זה, הנשא אינו מודע לנוכחות פתוגן זיהומי, שכן אין ביטויים קליניים. עם זאת, בשלב זה אדם כבר מדבק ויכול להדביק את בת זוגו באמצעות מגע מיני. תקופה סמויה זו יכולה להימשך בין 2-3 חודשים למספר שנים.
- הופעת המחלה מתרחשת כאשר הנגיף מתרבה במידה מספקת בגוף או כאשר מנגנוני ההגנה של מערכת החיסון פוחתים. במהלך תקופה זו מופיעים התסמינים הראשונים.
- התפתחות פעילה עם התגברות התסמינים.
המשך האירועים מתפתח באחד הכיוונים:
- ריפוי עצמי עם היעלמות מוחלטת של יבלות פפילומה (נצפה לרוב לאחר תום ההריון);
- מהלך איטי וחוסר צמיחה של יציאות עור;
- דינמיקה פעילה של פפילומות עם עלייה בצורה, גודל, מספר ומיזוג של קבוצות הממוקמות קרוב;
- ניוון של גידולים שפירים לממאירים.
סוגי קונדילומות
ישנם מספר סוגים קונבנציונליים של פפילומות קונדילומה:
- אקספוטי- בולטות מעל פני העור או הקרום הרירי עם צמיחה מועדפת כלפי חוץ;
- אנדופיטי- עם צמיחה דומיננטית עמוק לתוך מבני העור, ולכן מעט מורגש במהלך בדיקה ויזואלית;
- חינוך בושקה-לבנשטיין- מאופיין בקצבי גדילה מהירים, גדלים גדולים והתקפים תכופים לאחר קורס טיפול. עם צורה זו מתרחשת גם צמיחה חיצונית וגם נזק לשכבות הפנימיות העמוקות של הרקמה.
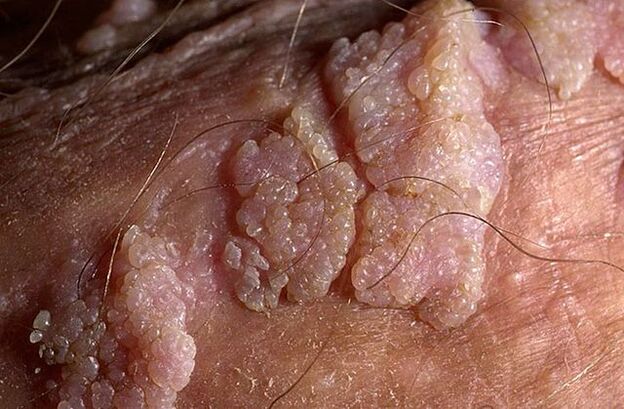
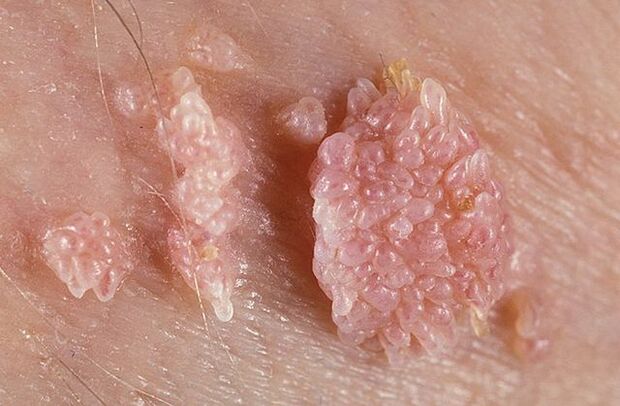
יבלות באברי המין יכולות להיות בעלות בסיס דק או רחב. אם הגבעול דק, הקצה עשוי להיות חד או דמוי מועדון. פפילומות עם בסיס רחב הן די נדירות. הצבע של כל הצמחים הללו קרוב לצבע העור: מבשר ועד ורוד. המשטח יכול להיות רך או מכוסה בשכבת קרטין.
יבלות יכולות להופיע בנפרד או בקבוצות הדומות לגושים. לפעמים קבוצות מרובות כאלה מגיעות לגדלים של 1. 5 ס"מ. כאשר מספר קבוצות מתמזגות מופיעות תצורות הדומות לתפרחת כרובית או מסרק תרנגול. גידולים אלו מקלים על זיהוי המחלה בבדיקה.
גידולים בודדים בדרך כלל אינם גורמים לאי נוחות כמו אלמנטים גדולים. במקרים נדירים, הם נשברים ומדממים מעט.
תצורות גדולות הן בעייתיות יותר: הן עלולות להיספג, לדמם ולהחמיר עקב זיהום משני שמשתרש באזורים הפגועים.
תסמינים
התסמינים הראשונים מופיעים לאחר סיום התקופה הסמויה, הנמשכת מספר שבועות במקרה הקצר ביותר.
המופע של קונדילומות מתרחש באופן הבא:
- אדמומיות קלה מופיעה על העור, שמתחילה לגרד;
- פריחה מופיעה על העור או המשטח הרירי בצורה של שלפוחיות או בליטות קטנות;
- הפקעות גדלות בהדרגה לאורך של 1-1. 5 סנטימטרים;
- פריחות חדשות מופיעות בקרבת מקום, אשר הופכות גם לפפולות קונדילומה.
לוקליזציה תלויה בזן הספציפי ובמקום כניסת הפתוגן לגוף:
- איברי מין חיצוניים;
- אזור פי הטבעת (פפילומות אנוניטליות);
- בתוך השופכה;
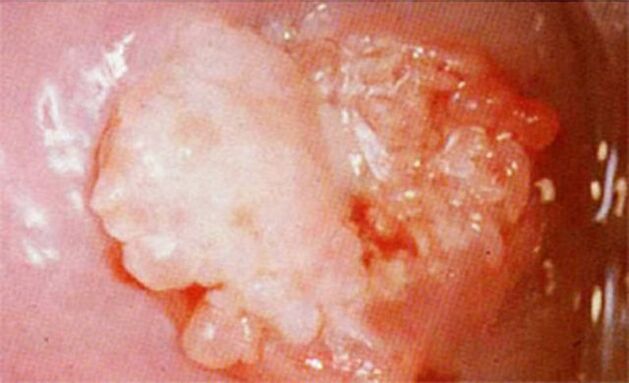
- על צוואר הרחם;
- על האפיתל בפה (על המשטחים הבוקאליים, הלשון ובפנים השפתיים).
התמונה הקלינית עשויה להיות שונה בכל מקרה ספציפי בהתאם למצב הבריאותי של האדם. עבור יבלות קטנות, לא ניתן להבחין בתסמינים אחרים.
עם מהלך חמור יותר, נצפים התסמינים הנלווים הבאים:
- גירוד או צריבה במקום הפריחה;
- תחושה של חפץ זר באזור הנקבים;
- לחות באזור ניאופלזמות;
- ריח לא נעים מהאזור בו ממוקמות קונדילומות.
עם פעילות גופנית, הליכה ארוכה או ריצה, כל התסמינים לעיל מתגברים.
במקרים חמורים נצפים עייפות, חולשה, סימני שיכרון, כאבי ראש ממושכים, חום וטמפרטורה גבוהה.
אצל גברים ונשים, לתסמינים יש הבדלים מסוימים. זה נובע מהבדלים אנטומיים ומאפיינים של התנהגות מינית.
ביטויים אצל גברים
קונדילומות אצל גברים משפיעות לרוב על שק האשכים, המפשעה, הערווה וחלקים מבניים שונים של הפין: ראש, גוף, פרנול ועורלה, חריץ כלילי. כאשר הם ממוקמים ליד השופכה, הפפילומות רוכשות צבע אדום בולט, ומיקום זה גורם לעתים קרובות להתפצלות או להתזת הזרם בעת מתן שתן.
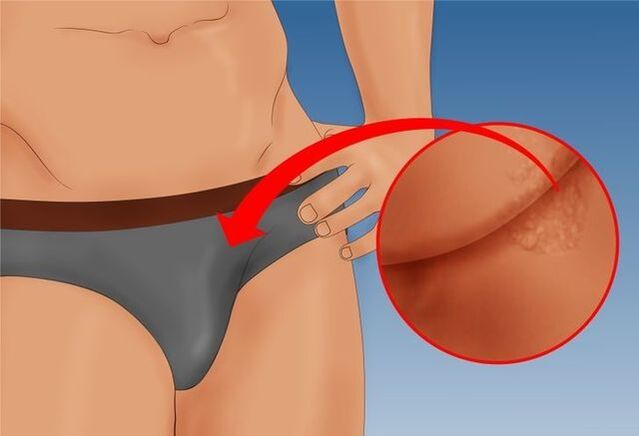
אם הפריחה ממוקמת ביציאה מפי הטבעת, עלולים להופיע כאבים עזים במהלך יציאות, ודם עלול להימצא בצואה. בשל כך מופיע לעיתים קרובות פחד רפלקסיבי מעשיית צרכים, הגורם לעצירות תקופתית ולעיתים לטחורים.
לעתים קרובות יש כאב מעורפל בבטן התחתונה; במהלך יחסי מין יש תחושת צריבה וכאב, כמו גם בעת מתן שתן.
הנוכחות הממושכת של זיהום מפחיתה את חסינותו של גבר, מה שהופך אותו לפגיע יותר למחלות בדרכי הנשימה, שקשה לטפל בהן מהרגיל.
ביטויים אצל נשים
המקומות הנפוצים ביותר להופעת פפילומות אצל נשים הם האזורים הפריאנליים, שבהם הלחות והטמפרטורה גדלות כל הזמן: האפיתל של הדגדגן, השפתיים, מוצא הנרתיק ופתח השופכה. אם מתרחש זיהום במהלך מין אנאלי, טבעת של גידולים עלולה להתרכז סביב פי הטבעת.
גידולים גדולים לרוב נדבקים משני, וגורמים לריח חזק, דימום, כיבים וכאבים עזים במגע. בזמן הליכה, נצפים גירוי ואי נוחות חמורים.
אצל 50% מהנשים נוצרים על צוואר הרחם אלמנטים לבנבנים, המתגלים במהלך קולפוסקופיה שגרתית, שלפניה מטופלות בחומר חיטוי חומצי שיכול להעצים את הצבע הלבן של הקונדילומות.
במקרים מסוימים, כל הגידולים ממוקמים על הקרום הרירי של איברי המין הפנימיים של האישה, כך שהיא לא מבחינה בהם עד לביקור מתוכנן אצל רופא הנשים. לרוב זו הסיבה להתחיל טיפול במועד מאוחר יותר בהשוואה לגברים.
לעתים קרובות נשים חוות מבוכה עקב נוכחות של תצורות במקומות אינטימיים, מה שמאלץ אותן לסרב למין.
לעיתים רחוקות מופיעות פפילומות בפה, ובמקרים נדירים ביותר - על הערווה, הירכיים, הצוואר או הפנים.
תכונות של condylomatosis במהלך ההריון
אם קונדילומטוזה טופלה, יש לתכנן הריון לא לפני כמה חודשים. תקופת ההימנעות מהריון מתארכת אם האישה נטלה תרופות אנטי-ויראליות במהלך הטיפול. לאחר טיפול מוצלח ומרווח נשמר, את יכולה להיכנס להריון בבטחה.
אם המחלה מתגלה כבר במהלך ההריון, אז מומלץ להמתין לטיפול עד שכל איברי התינוק כבר נוצרו. טיפול לאחר 28 שבועות אינו גורם להפרעות התפתחותיות בעובר.
הסיבות להופעת יבלות קונדילומטית בנשים בהריון כוללות ירידה סטנדרטית בחסינות עם לחץ מוגבר על הגוף ותנודות הורמונליות משמעותיות.

אם הפפילומות ממוקמות בחלקים החיצוניים של איברי המין או באזור הפריאנלי ואינן גורמות לאי נוחות, אזי ניתן לדחות את שאלת הטיפול עד שהילד נולד. אבל במקרה של גדילה מהירה, עלייה בגודל וכאבים עזים בגידולים, יש לפנות מיד לרופא. לפעמים, עם קצב התקדמות גבוה של תצורות, נצפה התרופפותם, מה שעלול להוביל לקרע בנרתיק.
מחלה זו, ככלל, אינה משפיעה על היווצרות העובר, אך השפעתה משתרעת על מצבה של האם ותהליך הלידה. אם קיימים זיהומים אחרים, קיים לעתים קרובות סיכון לפגים.
כאשר קונדילומות נפגעות במהלך מעבר העובר בתעלת הלידה, הדבר מוביל לעיתים קרובות לזיהום של התינוק ולקונדילומה של הגרון בתקופה הילודים או בית החזה. לכן, נוכחות של פפילומות משמעותיות בתעלת הלידה היא אינדיקציה ישירה לניתוח קיסרי.
במידת הצורך מסירים את הגידול במהלך ההריון ולאחר מכן נשלחת הרקמה להיסטולוגיה על מנת לוודא את אופייה השפיר.
השימוש בשיטות הרפואה המסורתיות להיפטר מקונדילומות במהלך ההיריון אינו מקובל, שכן לא רק שלא תהיה לכך תוצאה חיובית, אלא גם יכול להוביל להתנוונות של תאים שפירים לממאירים.
תצורות שלא גרמו לאי נוחות במהלך ההיריון לרוב נעלמות מעצמן ללא טיפול תוך מספר חודשים לאחר הלידה כאשר האיזון ההורמונלי של האישה מתנרמל.
אבחון
אם מטופל מבחין בתסמינים המזכירים את וירוס הפפילומה האנושי, אז הוא צריך לפנות לגינקולוג, אורולוג או רופא מין.
קודם כל, המומחה עורך סקר כדי להבהיר את הנקודות הבאות:
- זמן זיהוי התסמינים הראשונים על ידי המטופל;
- גורמים סבירים לזיהום;
- דינמיקה והתפתחות של המחלה עד שתראה רופא.
לאחר מכן, מתבצעת בדיקה קלינית, שבמהלכה קובע המומחה את מיקום, עוצמת, גודל ומצב הצמחים. לנשים מבוצעת קולפוסקופיה נוספת (בדיקת איברי מין בודדים בהגדלה) או קולפוסקופיה מורחבת (פרוצדורה דומה באמצעות תמיסה של חומצה אצטית).
לאבחון מדויק יותר, הרופא רושם את הבדיקות הנוספות הבאות:
- אבחון PCR, מאפשר לזהות את הפתוגן בשריטות מהאפיתל של האזורים הפגועים ולקבוע את כמותו (מאפשר גם לקבוע את זן הנגיף);
- אנוסקופיה- בדיקה חזותית של האזור ליד פי הטבעת עם הגדלה;
- ציטולוגיה והיסטולוגיהשברי תצורות לזיהוי תאים או רקמות לא טיפוסיים;
- ביופסיה של גידוליםמרקמות אפיתל למחקר מיקרוסקופי של מבנה הרקמה;
- זיהוי טיטר נוגדניםלווירוס הזה;
- מריחהמתעלת צוואר הרחם ומצוואר הרחם לאונקוציטולוגיה מיקרוסקופית.
במידת הצורך נקבעים התייעצות עם רופא עור או פרוקטולוג. אם האבחנה מתבצעת על אישה בהריון, יש צורך לפנות לרופא מיילד-גינקולוג.
לאחר קבלת כל הנתונים הדרושים, המומחה יכול לבחור טקטיקות אינדיבידואליות לטיפול והקלה מלאה מהמחלה.
יַחַס
לעתים קרובות, עם condylomatosis, אנשים נמנעים ללכת למוסדות רפואיים ובוחרים טיפול בעצמם, נותנים עדיפות לתרופות מקומיות שיכולות להסיר ביטויים גלויים, אבל לא לרפא את הגוף של הזיהום, להעביר אותו לשלב סמוי. טיפול כזה מוביל כמעט תמיד להישנות. לכן, לריפוי סופי נדרשת גישה משולבת, אותה ניתן לקבוע רק על ידי מומחה.
הטיפול מתבצע בתחומים הבאים:
- הסרת גידולים;
- להילחם נגד הנגיף;
- חיזוק חסינות החולה.
כל השיטות המשמשות להילחם ביבלות באברי המין מחולקות לרדיקליות ומרפאות.
שיטות רדיקליות
שיטות כאלה נבחרות אם יש צורך לחסל בדחיפות ביטויים חיצוניים או כאשר קונדילומות ממוקמות על צוואר הרחם אצל נשים.
השיטות הבאות משמשות להסרה:
- כריתה כירורגיתתצורות באמצעות אזמל בהרדמה מקומית או כללית. אתר החתך נתפר בחוט כירורגי. למרות העובדה ששיטה זו נחשבת לקלאסית, היא גורמת לרוב לדימום לאחר ניתוח ולשיקום ארוך טווח בבית החולים, ולכן לאחרונה נעשה שימוש פחות ופחות בהסרה כירורגית.
- הרס קריו עם חנקן נוזלי.שיטה זו היא זולה ובטוחה יחסית, ואינה מצריכה הרדמה או הרדמה. לאחר ההקפאה, החלבון של התצורות נהרס, הגושים מתייבשים ונושרים. לאחר מספר שבועות לא נותרו צלקות או צלקות במקום הטיפול.
- הסרת לייזר.למרות הבטיחות והיעילות הגבוהה, השיטה מצריכה הרדמה ומאופיינת בעלות גבוהה, ולכן היא נקבעת אם לא ניתן להשתמש בשיטות אחרות. בחשיפה לקרן לייזר, מבנה גבעול הגדילה נהרס. לאחר צריבה נמנעת מהקונדילומה תזונה, אשר תוך מספר ימים מביאה לנמק שלה והגלד נעלם. צלקות נשארות לרוב לאחר הסרת הלייזר.
- אלקטרוקרישה.השיטה משתלמת, אך כואבת מאוד, ולכן היא מצריכה הרדמה מקומית. תולדות איברי המין נחשפות לטמפרטורות גבוהות, שבמהלכן נצרבות הפפילומות. הגלדים נושרים מעצמם לאחר מספר ימים ומשאירים מאחוריהם צלקות.
- רדיוכירורגיה.כרגע מדובר בשיטה הכי טכנולוגית, מהירה ויעילה, שקובעת את מחירה הגבוה. באמצעות גלי רדיו בתדר גבוה, יבלות באברי המין מוסרות ללא כאב תוך 15-30 דקות. לאחר הסרה כזו אין דימום, החלמה מתרחשת תוך יום, ולאחר מכן לא נשארים סימנים על העור.
- הרס על ידי כימיקלים.טכניקה זו מתאימה רק לתצורות קטנות, ללא פיוז'ים מרובים. משתמשים בחומרים חזקים מיוחדים, מה שמוביל למוות של תאי גדילה. מוצרים אלו מבוססים על חומצות או אלקליות בריכוז גבוה הגורמים לכוויות כימיות מקומיות.
אם אנו מגבילים את עצמנו רק לשיטות רדיקליות למאבק בקונדילומטוזה, אזי הישנות הקונדילומות מתרחשת בכל מקרה שלישי.
טיפול תרופתי
גישה משולבת כוללת ביטול תצורות שפירות, סילוק הנגיף בגוף והגברת המצב החיסוני. לכן, טיפול תרופתי כולל שימוש בתרופות כאלה:
- מוצרי בית מרקחתלנמק של יבלות, מקובל לשימוש ביתי. במשך מספר ימים, יש למרוח מוצר זה באופן נקודתי על קונדילומות. אם התרופה מגיעה על רקמה בריאה ליד הגידול, תיווצר כוויה כימית עמוקה, ולכן עליך ליישם את התרופה בזהירות רבה. לאחר יישום יומי, קחו הפסקה קצרה של מספר ימים. אם היורה לא נופל, הקורס חוזר על עצמו. מוצרים פרמצבטיים הגורמים לנמק של יציאות כוללים תמיסות ומשחות.
- תרופות אנטי-ויראליות.הם יכולים להיות לשימוש מקומי או מערכתי.
- אימונומודולטוריםלשיפור חסינות.
בנוסף, לשיפור ההגנה של הגוף, נקבעת צריכה שיטתית של קומפלקסים מולטי ויטמין, תזונה מיוחדת ואורח חיים בריא.
חסינות לקונדילומאטוזיס אינה מתפתחת לאחר הטיפול, ולכן תיתכן הדבקה חוזרת משותף מיני קודם.
סיבוכים אפשריים
אם לא מטופלים במשך זמן רב, קונדילומטוזה גורמת לסיבוכים הבאים:
- התקשרות של זיהום חיידקי לפפילומות קונדילומות פגומות, מה שמוביל לתצורות מוגלתיות, balanoposthitis וכיב באזור הפריאנלי.
- כאשר גדלים גידולים בשופכה, יכולה להתפתח דלקת שופכה ויראלית-חיידקית, מה שמוביל לבעיות במתן שתן, אצירת שתן בגוף וזיהום בדרכי השתן.
- כאשר תצורות גדולות ממוקמות בפי הטבעת, מתרחשים דימום טחורים ו- paraproctitis.
- יבלות באברי המין עלולות להשפיע על חיי המין של אדם, ולגרום לו לסרב לקיום יחסי מין. כל זה מוביל לרוב לדיכאון ולבעיות פסיכולוגיות.
- נשים עלולות לפתח שחיקה של צוואר הרחם ודיספלסיה.
- הסכנה הגדולה ביותר היא הסיכון להתנוונות של גידולים שפירים לסרטן (סרטן ראש הפין או צוואר הרחם).
צעדי מנע
מניעת קונדילומטוזה מחולקת לספציפיות וכלליות.
אמצעי מניעה ספציפיים כוללים חיסון בחיסון מרובע חדש. חיסונים אלו אינם פועלים נגד כל הזנים של וירוס הפפילומה האנושי, אך הם נלחמים בהצלחה במסוכנים שבהם, הגורמים לסרטן צוואר הרחם. החיסון מתבצע מגיל 11 וחוזר על עצמו שלוש פעמים.
מניעה לא ספציפית דומה לאמצעים הטבועים במחלות המועברות במגע מיני רבות:
- שימוש באמצעי מניעה מחסומים;
- היגיינה אישית ברמה המתאימה;
- בן זוג מיני קבוע;
- בדיקה קבועה על ידי גינקולוג או אנדרולוג;
- טיפול בזמן במחלות של איברי האגן;
- לוותר על אלכוהול ועישון.
בנוסף, יש להימנע ממתח, עייפות גופנית, היפותרמיה וכל גורם שמחליש את המערכת החיסונית. תזונה בריאה, בריאות משופרת ודפוסי שינה נכונים יסייעו במניעת הופעת יבלות באברי המין.














































































